Os Bombeiros de Alcabideche transportam diariamente cerca de 60 pessoas para efetuarem este tratamento que substitui as funções excretoras dos rins.
Quando os rins deixam de funcionar, a hemodiálise surge como uma opção de tratamento que permite remover as toxinas e o excesso de água do seu organismo. Nesta técnica depurativa, uma membrana artificial é o elemento principal de um dispositivo designado dialisador, comummente conhecido por “rim artificial”.
Para o tratamento é necessário
Monitor de hemodiálise – bombeia o sangue:
A hemodialise é feita através de um monitor de sangue que transporta o sangue, com segurança, desde o doente para o dialisador (filtro) e deste para o doente. O monitor mistura e aquece o dialisante, fornece-o corretamente ao dialisador, mede e regula o líquido a remover ao doente através do dialisador durante a diálise.
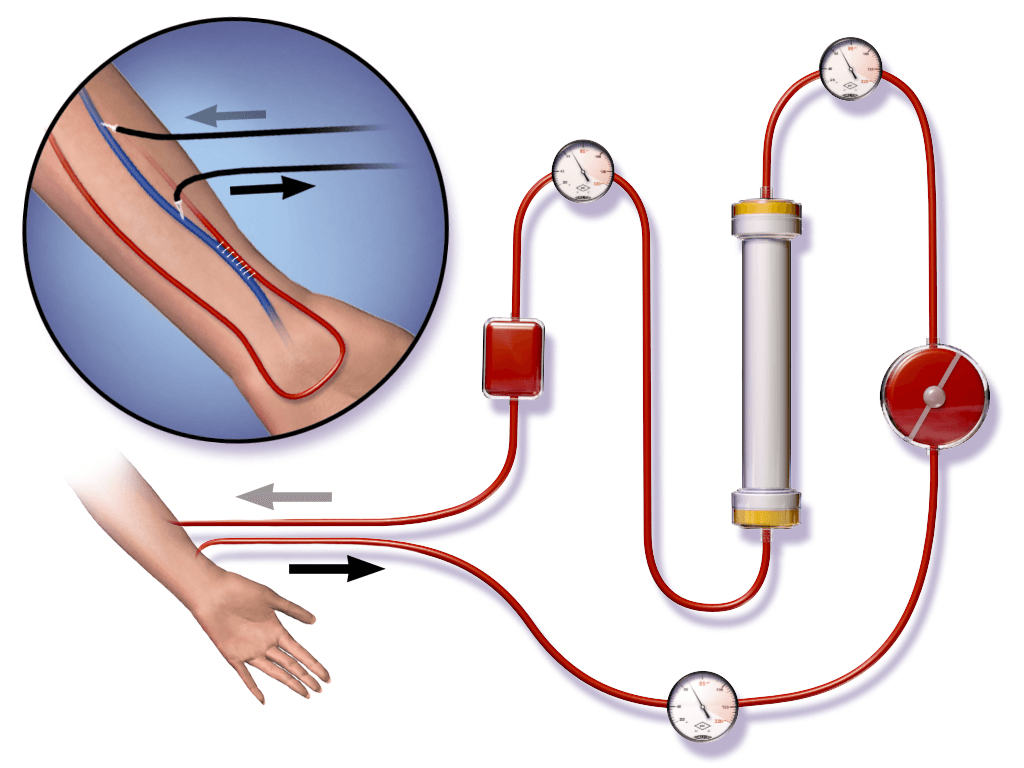
Linhas de sangue próprias – transportam o sangue:
O sangue entra no circuito que se encontra no monitor através da linha de sangue arterial. Chamamos-lhe linha «arterial», porque transporta o sangue do doente até ao dialisador. Imediatamente a seguir à bomba de sangue, podemos adicionar o anticoagulante, p.ex. heparina. Depois do dialisador, o sangue é devolvido ao doente através da linha de sangue venoso. Esta linha tem uma câmara venosa. À volta da câmara venosa encontra-se um dispositivo, o chamado detetor de ar, que desempenha a função muito importante de detetar e proteger o doente de entrada de ar no sangue de retorno. São efetuadas diferentes medições de pressão para tornar o transporte do sangue seguro. Também se encontram “clampes”, que se destinam a fixar as linhas de sangue e a parar o funcionamento do circuito extracorporal em certas situações de alarme.
O sangue é retirado do doente através da bomba sanguínea arterial. A bomba move o sangue por meio da rotação de dois rolos. Uma rotação completa fornece um certo volume. Por isso, quanto maior for o número de rotações por minuto, maior é o caudal de sangue. O primeiro dispositivo através do qual o sangue passa, é um “clamp” mecânico o “clamp” da linha arterial. Antes de entrar na bomba, o sangue passa por um dispositivo conhecido por transdutor de pressão arterial. O objetivo deste dispositivo é monitorizar o fluxo de sangue proveniente do acesso arterial e detetar eventuais obstruções. Quando a bomba de sangue está em funcionamento, a pressão nessa parte do circuito é sempre negativa. A pressão negativa é causada pelo fato de o sangue ter de ser extraído ou «aspirado» do acesso. Se a pressão descer abaixo de –200 mmHg, é sinal da existência de um problema no fluxo proveniente do acesso arterial ou de uma obstrução na linha que vai do acesso arterial ao transdutor de pressão.
Para lá da bomba de sangue, a pressão no circuito é positiva à medida que o sangue é bombeado para o dialisador onde decorre o processo de diálise. A seguir à câmara venosa encontra-se o transdutor de pressão venosa, que mede a pressão causada pela resistência do sangue de retorno desde a câmara venosa até ao acesso vascular. O valor da pressão venosa deve ser sempre positivo. Um valor negativo pode indicar que a linha está desligada ou que o transdutor está sujo. Quanto maior for a pressão, maior é a resistência ao fluxo sanguíneo proveniente do acesso. A pressão pode aumentar ou diminuir durante o tratamento, dependendo do que se está a passar no circuito.
A bomba de heparina é um componente integrado no monitor de sangue. Normalmente é necessário um anticoagulante a fim de permitir que o sangue seja tratado fora do organismo durante várias horas sem coagular. O anticoagulante deve ser adicionado com segurança e precisão, conforme prescrito. Na maior parte dos casos é administrado em infusão através da bomba de heparina. A heparina pode ser administrada em bólus, no início do tratamento, numa difusão constante ou em doses intermitentes durante o tratamento. Existem dois tipos de anticoagulantes habitualmente utilizados na IRCT: a heparina padrão e a heparina com baixo peso molecular (HBPM).
Em certos casos, é necessário efetuar o tratamento sem qualquer anticoagulante, normalmente porque o doente está em alto risco de hemorragia. É importante notar que, como os doentes em hemodiálise normalmente recebem algum tipo de anticoagulante, o risco de hemorragia nestes doentes é geralmente maior. Assim, se for administrada uma infusão e o doente tiver um acesso AV, a infusão é suspensa antes do final do tratamento, a fim de permitir que o tempo de coagulação esteja apenas ligeiramente elevado quando as agulhas são retiradas.
Em relação ao dialisante, podemos dizer que cerca de 90% é constituído por água e os restantes 10% por concentrados. Para um doente em diálise, a exposição semanal média à água ronda os 360 litros (500 ml/min x 240 min x 3 tratamentos por semana) e esta exposição ocorre de forma não natural. Durante a diálise, existe apenas uma membrana fina semipermeável a separar o sangue do doente do dialisante. Com o potencial de difusão de uma série de substâncias para o sangue do doente, o conteúdo e a qualidade do dialisante tornam-se extremamente importantes!
Dialisador (“rim artificial”) – filtra o sangue:
As duas qualidades mais importantes de um dialisador são o desempenho e a compatibilidade. O desempenho é a eficácia com que o dialisador limpa o sangue e a compatibilidade diz-nos até que ponto consegue gerir bem o contacto sangue/matéria estranha. O que se pretende saber é se dialisador idealmente consegue limpar o sangue sem causar efeitos secundários adversas no doente. A membrana, o modelo do dialisador e todo o processo de fabrico, incluindo a esterilização, estão interrelacionados, conferindo ao dialisador o seu desempenho final.
A maioria dos dialisadores atualmente fabricados são de capilares, em que o sangue flui no interior das fibras e o dialisante no exterior. Normalmente, o sangue e o dialisante fluem em sentidos opostos. É o chamado fluxo contracorrente. Este fluxo oposto mantém os gradientes de concentração máximos ao longo da extensão do dialisador, o que aumenta a velocidade de difusão. O feixe de fibras é fixado e amarrado em ambas as extremidades ao invólucro, utilizando um tipo de cola ou material cerâmico, normalmente poliuretano.
A espessura da membrana é importante quando se considera a clearance de solutos, dado que quanto maior for a distância que o soluto tem de percorrer através do material da membrana, mais tempo demora a passagem. No entanto, as membranas mais espessas podem ser mais eficazes quando é necessária a clearance de solutos maiores, uma vez que os poros tendem a ser maiores e alguns também possuem uma melhor capacidade de adsorção.
As membranas mais finas tendem a ser classificadas como de baixo fluxo e as membranas mais espessas como de alto fluxo. O termo fluxo descreve a permeabilidade das membranas a líquidos. O fluxo é uma expressão da permeabilidade da membrana a líquidos e é indicado como o coeficiente de ultrafiltração – CUF. Este é expresso em mililitros de líquido transferidos através da membrana em relação à área, ao tempo e ao gradiente de pressão, normalmente como ml/h/mmHg (PTM)/m2. Quando o coeficiente de ultrafiltração é inferior a 10, a membrana é classificada como de baixo fluxo. Se o coeficiente de ultrafiltração for superior a 20, então é designada como de alto fluxo.
Para descrever as propriedades de remoção de solutos de um dialisador são frequentemente utilizadas certas substâncias, medindo-se a sua clearance com diferentes débitos de sangue (QB) e um débito de dialisante constante (QD). As diferentes substâncias podem ser: Ureia – com um peso molecular (PM) de 60 Daltons, que é um produto final do metabolismo das proteínas. Creatinina – (PM 113D) um produto da decomposição do metabolismo muscular. Trata-se de pequenas moléculas que se difundem facilmente pela membrana e, por isso, as suas clearances são elevadas. A remoção dos solutos pequenos depende em grande medida do fluxo e aumenta substancialmente com o aumento da QB. Fosfato – (PM 96 – 97 D) acumula-se nos doentes urémicos. O excesso tem de ser removido. É um soluto pequeno, mas comporta-se como um grande soluto, porque atrai a água, ligando-se às proteínas e formando grandes agregados que não passam facilmente pela membrana.
Vitamina B12 – (PM 1355) não é uma toxina urémica, mas é utilizada como marcador para os solutos moleculares médios. Para remover eficientemente solutos deste tamanho, é necessário utilizar uma membrana mais permeável. Preferencialmente, a capacidade destas membranas para remover solutos maiores deve ser otimizada e as membranas devem ser utilizadas em associação com terapêuticas de convecção. Podemos ver que o aumento do fluxo de sangue tem um efeito menor sobre a remoção dos solutos maiores.
Por outro lado, a β2 microglobulina não é eliminada através de uma membrana de baixo fluxo, pelo que a dragagem é zero. Com uma membrana de alto fluxo, a β2microglobulina é removida e a quantidade removida é determinada pela permeabilidade da membrana. A β2m é uma proteína que se acumula no organismo dos doentes urémicos. Esta acumulação pode acabar por causar amiloidose secundária, uma complicação que contribui para a dor articular, a deformidade e a imobilidade e pode exacerbar a doença óssea.
Acesso vascular – acesso ao sangue corporal:
Um acesso vascular é um sistema criado ou implantado cirurgicamente, através do qual o sangue pode ser extraído do organismo com segurança, transportado no circuito extracorporal e devolvido ao corpo. O sucesso da hemodiálise depende muito da adequação do fluxo de sangue através do dialisador. Um acesso vascular disfuncional diminui a adequação da diálise, aumentando assim a morbilidade e a mortalidade dos doentes. Por isso, um acesso vascular funcional é crucial e tem de ser assegurado.
A sua qualidade de vida depende da qualidade e quantidade de diálise, que, por sua vez, depende do seu acesso vascular.
Acesso vascular para hemodiálise
A sua qualidade de vida depende da qualidade e quantidade de diálise, que, por sua vez, depende do seu acesso vascular. Para realizar hemodiálise é necessário criar um acesso vascular, que permita que o seu sangue chegue ao dialisador e retorne para o seu organismo.
Existem três tipos de acessos possíveis:
- Fístula artério-venosa (FAV)
- Prótese (PAV)
- Catéter Venoso Central para hemodiálise (CVC)
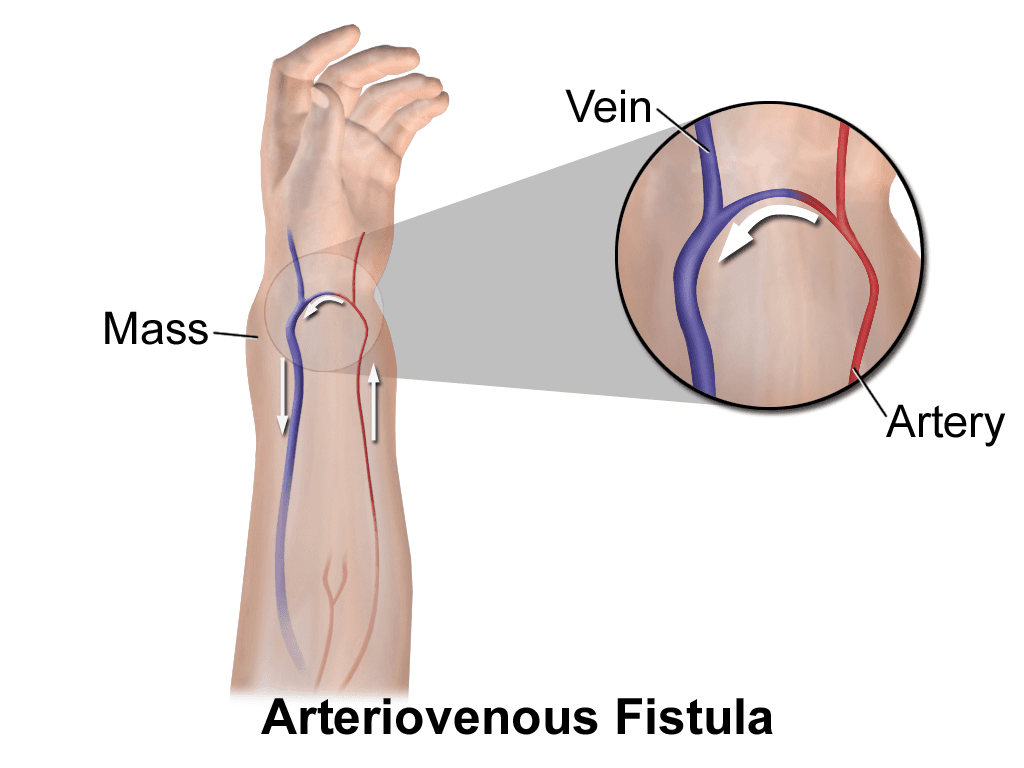
FÍSTULA ARTÉRIO-VENOSA (FAV)
Um acesso vascular é um sistema criado ou implantado cirurgicamente, através do qual o sangue pode ser extraído do organismo com segurança, transportado no circuito extracorporal e devolvido ao corpo. O sucesso da hemodiálise depende muito da adequação do fluxo de sangue através do dialisador. Um acesso vascular disfuncional diminui a adequação da diálise, aumentando assim a morbilidade e a mortalidade dos doentes. Por isso, um acesso vascular funcional é crucial e tem de ser assegurado.
A construção de uma fístula arteriovenosa consiste na junção de uma artéria com uma veia, é realizada por um cirurgião no bloco operatório sob anestesia local. A FAV pode ser construída na mão (fossa do rapé / pulso), no antebraço (radial) ou no braço (radial) e normalmente necessita de alguns meses para se desenvolver até um tamanho que permita a introdução das agulhas e providencie um volume suficiente para suportar um fluxo de sangue adequado para a diálise (deve fornecer um fluxo de sangue suficiente para uma diálise adequada e eficiente, que é pelo menos de 250 ml/min mas preferencialmente até 500 ml/min). O local preferido para a fístula AV é a “fossa do rapé” /pulso utilizando os vasos radial e cefálico. Os vasos são ideais para a criação de fístulas e a cirurgia é bastante simples. Os vasos braquial e cefálico (fístula braquio-cefálica) implicam uma intervenção cirúrgica mais difícil e proporcionam extensão de veia muito menor para canalizar.
É o acesso vascular permanente mais seguro e mais duradouro para a hemodiálise, é a que proporciona melhores resultados. A pele continua a ser a barreira que impede as bactérias de entrarem na circulação. Após a remoção das agulhas da fístula, a pele e os locais de punção cicatrizam. Tem como vantagens uma grande capacidade de cicatrização dos locais de punção, trombose baixa, índices de infeção baixos e para os doentes menos restrições das suas atividades.
Nem todas as pessoas podem ter condições para uma FAV, ou seja, pode ser difícil criar uma FAV em certos doentes, devido ao facto de as veias serem pequenas, ou a situações vasculares coexistentes associadas à idade ou a doenças (diabetes).
A punção pode ser dolorosa para alguns doentes. O hematoma é um risco, mas normalmente temporário. Alguns doentes podem sofrer isquemia da mão, especialmente durante a hemodiálise.
Complicações com Fístula Arterio-Venosa (FAV)
- fluxo de sangue
- estenose e trombose
- isquemia da mão
- edema de mão ou braço
- aneurisma ou pseudoaneurisma
- infeções
PRÓTESE (PAV)
Existe alguns casos em que não é possível construir uma fístula arteriovenosa. Nestes casos o cirurgião coloca por baixo da pele um tubo sintético (Prótese) que vai ligar uma artéria a uma veia. Após a cicatrização que demora aproximadamente 2 a 4 semanas, a prótese está apta para ser utilizada e serão introduzidas, á semelhança da fístula arteriovenosa, 2 agulhas próprias em cada tratamento. Têm elevadas velocidades do fluxo e normalmente uma grande área de punção. Tal como sucede com a FAV, existem algumas restrições nas atividades do doente.
A PAV constitui a segunda opção quando o doente tem veias pequenas ou frágeis, que não se venham a desenvolver para uma FAV adequada. Normalmente a prótese liga uma artéria (frequentemente a artéria braquial) do braço a uma veia distal no antebraço. No caso de não existir uma veia distal adequada, a prótese pode ser inserida sob a forma de uma ansa que vai da artéria braquial até uma veia na fossa anti cubital. Material: pode ser sintético, PTFE, Teflon, ou biológico: bovino, humano. A prótese pode ser configurada numa linha reta, mas o mais frequente, é a implantação em ansa, visto proporcionar uma área de superfície maior para punção. Uma prótese é menos funcional do que uma fístula numa veia nativa, o que resulta numa pressão mais elevada no interior da prótese.
A durabilidade a longo prazo não é de modo nenhum comparável com a FAV. A prótese não tem propriedades de cicatrização e está mais sujeita a complicações, como estenose, trombose, aneurisma e também infeções. Tal como na FAV, alguns doentes podem achar as punções dolorosas.

Cuidados com a fístula arteriovenosa / prótese
Para proteger a sua fístula arteriovenosa ou prótese deve ter os seguintes cuidados em relação ao seu braço:
- não usar roupa muito apertada;
- não usar pulseiras ou relógios;
- não carregar objetos muito pesados (máximo 5kg);
- não realizar atividades que exijam muito esforço;
- não permitir que seja colhido sangue ou avaliada a tensão arterial;
- não permanecer deitado por longos períodos de tempo sobre o braço;
- é normal sentir, em especial nas fístulas arteriovenosas, para além do pulsar do sangue, uma sensação de tremor (frêmito), que é resultado do turbilhão de sangue que circula da artéria para a veia.
Deve contatar a Clínica de Hemodiálise
- Se o seu acesso vascular (fístula ou prótese) estiver quente, vermelho, inchado, duro, com saída de líquido ou sem frémito;
- Se tiver febre;
- Fistula ou prótese começar a sangrar e não conseguir parar o sangue (hemorragia).
CATÉTER VENOSO CENTRAL PARA HEMODIÁLISE
O catéter para hemodiálise, embora se tenha revelado, desde há 35 anos, um bom acesso de emergência que permite iniciar tratamento dialítico a muitos milhares de doentes, está sujeito a muitas complicações, designadamente a infeção. Por isso, deve ser encarado como um acesso de recurso e ser substituído, tão breve quanto possível, por uma FAV ou por uma prótese.
Os catéteres venosos centrais podem ser de longa duração, na medida que serão o acesso utilizado a longo prazo, ou temporários. Neste caso, podem ser utilizados durante a maturação do acesso AV, ou para diálise aguda. Normalmente, são inseridos numa veia do pescoço, mas também podem ser colocados na virilha.
Os CVC destinados a uso temporário são sempre fixados através de suturas no local e normalmente têm uma duração muito limitada. Os catéteres de longa duração têm um cuff. O catéter é tunelizado sob a pele, ficando o cuff por baixo da pele. A maioria dos catéteres têm duplo lúmen, o que significa que têm duas vias diferentes, uma para aspirar o sangue do doente e a outra para devolver o sangue ao doente.
Catéter Vensos Central Temporário – A duração máxima de um catéter temporário é normalmente cerca de 3 semanas. Estes cateteres são fabricados em poliuretano, o que os torna rígidos e, portanto, possivelmente desconfortáveis para o doente, e propensos à formação de vincos. Local de inserção deve ser preferida a veia jugular interna, tanto pela facilidade de inserção como pelo facto de causar menos complicações. A veia femoral também é possível, especialmente para os doentes agudos e os doentes com menos mobilidade. Os cateteres na subclávia devem ser evitados sempre que possível, sobretudo para uso de curto prazo.
Catéter Vensos Central Longa Duração – Catéteres de longa duração têm um ‘cuff’. O objetivo do ‘cuff’ é criar um ponto de fixação para o catéter e servir de barreira à infeção ao longo do túnel. São normalmente fabricados com material sintético, que é mole, mais confortável e menos susceptível à formação de vincos. O local habitualmente preferido para a inserção deve ser a veia jugular interna, embora se tal não for possível, possa ser utilizada a subclávia. A parte exteriorizada é constituída por dois ramos e as linhas de sangue conectam diretamente a estes não sendo necessário agulhas. Um ramo leva o sangue até ao dialisador e o outro permite que o sangue filtrado retorne ao seu organismo.
CVC permanece sempre colocado mesmo entre os tratamentos e a extremidade que fica exteriorizada necessita de ser protegida por um penso adequado. Normalmente este tipo de acesso é temporário, até que a sua fístula arteriovenosa ou prótese esteja em condições de ser utilizada. Não é recomendado a sua utilização a longo prazo pelo risco de infeção.
Um cateter é sempre uma situação muito delicada, o que requer muitos cuidados tanto por parte dos profissionais de saúde como por si.
A infeção é a complicação que mais frequentemente leva a hospitalização. Pode ser identificada por muitos sintomas, incluindo: exsudado purulento no local de inserção, febre ou arrepios sem outras infeções. A incidência de infeção aumenta após 2 meses in situ. O catéter deve ser substituído/removido se ocorrer infeção.
Cuidados com o catéter venoso central
Para reduzir o risco de infeção deve ter os seguintes cuidados em relação ao seu penso do catéter:
- Não usar roupa muito apertada.
- Evitar molhar o penso do cateter durante a sua higiene, protegendo-o com um plástico fixo com adesivo.
- Nos cateteres localizados na perna, deve evitar atividades que impliquem dobrar com frequência as pernas (ex. andar de bicicleta).
- Observar com frequência o pensa para garantir que não está descolado ou sujo.
- Se o penso estiver descolado ou com vestígios de sangue deve contactar o centro de diálise.
- Evitar ambientes de risco (locais com muito pó, exposição direta ao sol, piscinas, saunas, etc)
O seu médico nefrologista irá definir o seu programa de hemodiálise. Normalmente o tratamento realiza-se 3 vezes por semana em dias alternados. Cada sessão tem uma duração média de 4 horas.
Duração e eficácia da diálise – Para que se consiga eliminar os produtos tóxicos é necessário um mínimo de horas. Todos os estudos confirmam que 12 horas por semana (4 horas, 3x semana) é o mínimo de tempo, independentemente do peso do doente e do que ele come ou bebe. Nos doentes muito pesados e que comem muito poderá ser necessário mais tempo de diálise.
Geralmente, a hemodiálise é efetuada num hospital ou numa unidade de diálise num horário fixado entre as 08.00 horas e a meia-noite. No entanto, algumas unidades facultam-lhe a possibilidade de efetuar o tratamento durante o período noturno. Existe, ainda, a possibilidade de efetuar hemodiálise no domicílio, embora esta modalidade se encontre pouco implementada no nosso país. É uma modalidade de diálise autónoma que permite maior liberdade de horário. Naturalmente, para que ela seja exequível, é indispensável que o estado geral do doente seja razoável, que as sessões terapêuticas decorram sem problemas e que o doente e um parceiro sejam submetidos a um programa de aprendizagem prévio.
A função da hemodiálise é, portanto, eliminar a água e o “lixo” que se acumula no intervalo entre as sessões. Não se destina apenas a tirar “peso”.
Sintomas intradialíticos
As complicações mais comuns durante a hemodiálise são, hipotensão (20-30% das diálises), cãibras (5-20%), náuseas e vômitos (5-15%), cefaleia (5%), dor torácica (2-5%), dor lombar (2-5%), prurido (5%) e febre e calafrios (< 1%).
Alguns são frequentes, embora pouco graves e fácil e rapidamente resolúveis, tais como: náuseas, vómitos, dor de cabeça, hipotensão arterial, cãibras, hematomas ou perdas de pequenas quantidades de sangue pelos locais de punção.
Outros, apesar de serem muito pouco frequentes, são mais graves: hipotensão arterial severa, alterações cardíacas como arritmias e angina de peito, embolia gasosa, acidentes cerebrovasculares e reações alérgicas de gravidade variável. Podem, excecionalmente, chegar a colocar em risco a sua vida. No entanto, por imposição legal, todas as unidades de diálise se encontram adequadamente apetrechadas para a sua resolução no imediato.
Os doentes em hemodiálise podem viajar. Para isso é necessário, com antecedência, informar o seu centro de diálise para agendar os tratamentos, durante esse período, num centro o mais próximo possível do seu local de férias.
Algumas considerações relativas ao tratamento dialítico
A diálise peritoneal e a hemodiálise são igualmente eficazes e não se excluem. Qualquer que seja a escolha, ela não será definitiva. Mantém-se aberta a possibilidade de mudar de modalidade de diálise se achar que a escolha não foi acertada ou se o nefrologista considerar que não se está a obter o resultado pretendido.
Se houver alguma dúvida sobre a doença ou sobre a escolha da modalidade de diálise, o nefrologista / enfermeiro/a prestará os esclarecimentos necessários.
Deverá, porém, ter em conta que, de acordo com a regulamentação aplicável, o Estado apenas assegura o pagamento dos transportes para a unidade mais próxima do seu domicílio. Se a distância for consideravelmente superior, caber-lhe-á suportar o diferencial.
Fonte: Portal da dialise


 Aneurisma, Acidente Vascular Cerebral (AVC), Ataque Insquémico Transitório (conhecido como mini-Avc) põem a vida em risco, mas o que é que os distingue?
Aneurisma, Acidente Vascular Cerebral (AVC), Ataque Insquémico Transitório (conhecido como mini-Avc) põem a vida em risco, mas o que é que os distingue?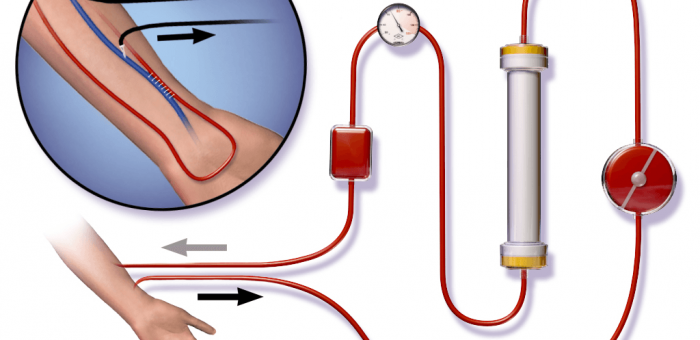








 Quebrar barreiras e superar limites é o objetivo de todos nós, quando se trata de desporto, a situação não é diferente, porém numa fase inicial esta pode parecer uma tarefa árdua. O médico desportivo Dr. Rodrigo Palhares enumerou 10 atitudes que ajudam no aumento de resistência física.
Quebrar barreiras e superar limites é o objetivo de todos nós, quando se trata de desporto, a situação não é diferente, porém numa fase inicial esta pode parecer uma tarefa árdua. O médico desportivo Dr. Rodrigo Palhares enumerou 10 atitudes que ajudam no aumento de resistência física.

 Todos nós já ouvimos falar sobre os benefícios de praticar desporto e de ter uma alimentação saudável. Mas o que vemos todos os dias mostra bem a diferença entre a teoria e a prática. A falta de tempo livre e as condições financeiras das famílias não lhes permitem uma prática regular desportiva e o desporto é cada vez mais visto como uma obrigação em vez de um prazer.
Todos nós já ouvimos falar sobre os benefícios de praticar desporto e de ter uma alimentação saudável. Mas o que vemos todos os dias mostra bem a diferença entre a teoria e a prática. A falta de tempo livre e as condições financeiras das famílias não lhes permitem uma prática regular desportiva e o desporto é cada vez mais visto como uma obrigação em vez de um prazer.
 Os Bombeiros de Alcabideche foram homenageados no passado dia 03 de março em cerimonia pública, pela Câmara Municipal de Cascais, pelo trabalho voluntário realizado durante o ano de 2016.
Os Bombeiros de Alcabideche foram homenageados no passado dia 03 de março em cerimonia pública, pela Câmara Municipal de Cascais, pelo trabalho voluntário realizado durante o ano de 2016.